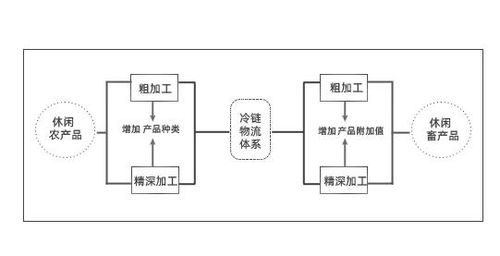
我國醫改不斷深化,旨在構建更公平、更高效的醫療保障體系。其中,按疾病診斷相關分組(DRG)付費方式的推廣,被視為控制醫療費用不合理增長、提升醫療服務質量的關鍵舉措。在這一背景下,福建省三明市的醫改實踐備受關注,其探索的“患者與醫保按比例分擔總費用”模式,為全國提供了重要參考。
DRG付費機制的核心在于將疾病按照臨床過程相似、資源消耗相近的原則進行分組,并據此確定醫保支付標準。這一方式改變了以往按項目付費的“后付制”,轉向“預付制”,激勵醫療機構主動控制成本、優化診療路徑。對患者而言,DRG的實施有助于減少不必要的檢查和用藥,降低醫療負擔;對醫保基金而言,則能有效遏制費用過快上漲,確保基金的可持續運行。
三明市作為全國醫改的“排頭兵”,在DRG試點中進一步創新,推行了“患者與醫保按比例分擔總費用”的做法。具體而言,在DRG分組付費的基礎上,對于超出標準費用的部分,由醫療機構承擔主要責任,而患者和醫保則按事先確定的比例共同分擔合理范圍內的自付費用。這一設計既強化了醫療機構控費的內生動力,也通過明確的比例分攤,增強了患者費用支出的可預期性,避免了因醫療費用不確定導致的“看病貴”焦慮。
與此隨著醫療技術的進步,諸如“電機及其控制系統研發”等高端醫療設備的創新與應用日益廣泛。這些技術雖提升了診療水平,但也可能推高醫療成本。在DRG付費框架下,如何平衡技術創新與費用控制成為新課題。三明經驗提示,需要通過科學的DRG分組權重調整,及時將成熟、普惠性的新技術納入支付范圍,同時建立評估機制,防止盲目追求高端設備而導致的資源浪費。醫保部門與醫療機構需加強協作,在鼓勵研發與應用的確保醫療支出保持在合理區間。
DRG付費改革的深化需多管齊下:一是持續優化分組方案,使其更貼合臨床實際;二是加強監管,防范醫療機構可能出現的“挑選輕癥患者”或“降低服務質量”等行為;三是推進信息化建設,實現醫療數據共享,為DRG精準實施提供支撐;四是完善配套措施,如建立醫療質量評估體系,確保控費不降質。
從三明的實踐看,DRG付費與患者共付模式的結合,為醫改提供了可行路徑。它不僅是技術層面的支付方式變革,更是系統性的治理創新,促使醫療機構、醫保、患者三方形成合力,共同邁向更高質量、更可持續的衛生健康體系。而在這個過程中,平衡像電機控制系統研發這樣的技術進步與醫療成本,將是持續面臨的挑戰與機遇。